“我爱人平时身体很好,从不打针吃药,为什么查出来就是晚期癌症?单位每年也体检,我们实在不能接受!”“上个月刚刚体检过,B超检查正常啊,为什么现在肿瘤已经无法切除?”
你知道吗?不是所有的体检都叫防癌体检!
健康体检与防癌体检的着重点不同,防癌体检是由肿瘤专科医生来完成,他们对肿瘤的认知程度更高,防癌体检的目的除了及时发现身体内部已存在的肿瘤,还会对癌症有关病因、癌前疾病进行检测,预防肿瘤的发生。
防癌体检的常见误区
防癌体检存在4个误区,很多人都因为不了解走了不少弯路,甚至错过了**治疗期,一定要看一看↓↓↓
误区一、常规体检防癌于未然
肿瘤预防是一个分级体系,一级预防是养成健康的生活习惯,避免高危致癌因素,提高防癌意识。
预防癌症发生不能仅仅依靠每年1~2次常规体检。
一天两包烟,一瓶酒,长期不良嗜好可能都会不断累积患癌风险,所以养成以下良好的生活习惯至关重要:
1、保持积极乐观的情绪,排除消极、压抑和恐惧的心态;
2、坚持锻炼,循序渐进地增加并保证足够的运动量,保持健康体重;
3、保证每天充足的睡眠及良好的睡眠质量,生活有规律,不熬夜;
4、防止过度疲劳,维持良好的免疫力;
5、戒烟,忌酗酒,保证丰富、全面、平衡的营养,饮食上要做到低盐、低脂肪、摄入适度高质量蛋白质、丰富的维生素和微量元素,每日食用多种绿色蔬菜和水果等。

误区二、体检就是走个形式
二级预防就是早期发现、早期诊断和治疗,在此阶段,筛查体检起着重要的作用,应该尽量做到全面而规范。
体检不应该只是走形式,应由规范并具有医疗资质的单位承担,需要有经验的体检或临床医师负责体格检查,需要有血生化检测的仪器设备(不是单单扎手指做人工血涂片)、必要的诊断设备,如X线机器(钼靶摄片)、B超、CT、核磁共振等。
误区三、不需要做全面体检
第3个误区就是由于个人因素,害怕体检,认为只要测个血压,做个心电图就行了,害怕抽血、做直肠检查(确实有不适感,但对直肠病变有检出价值)。

误区四、体检正常就不用就诊
第4个误区就是“太过依赖体检”。
体检不能全面取代医院就诊,它只是一个筛查过程,当发现可疑症状时,还需要进一步到正规医院详细检查。
体检要和自身主观不适症状相结合,虽然体检一切正常,但确实有“胃部”、“腹部”等不适症状时,还是要去医院查一查。

7种常见癌症的高危因素
以下是7种常见癌症的的一些高危因素,如果符合相关高危因素,一定要及早去做相关癌症筛查。
肺癌:
长期的吸烟史,吸烟指数在20年以上(吸烟的年数X每日吸烟的包数);
长期工作在粉尘颗粒较多的工作环境中的人;
长期工作在密闭的工作环境中的人;
有肺癌家族史的人。
胃癌:
经过确诊的经久不愈的胃溃疡患者;
长期的慢性萎缩性胃炎患者;
胃镜检查发现不典型增生的患者;
医生叮嘱要长期随访的患者。
食管癌:
来自食管癌的高发区的人;
有消化道癌家族史的人;
有上消化道病史和症状的人;
有慢性食管炎,胸骨后出现灼烧感或针刺样微疼痛等症状的人;
喜欢吃烫的食物且进食快,喜欢大量饮酒的人。
结直肠癌:
患有明显肠炎及肠息肉的患者;
习惯高脂、低纤维素和低钙饮食的人;
习惯长期摄入油炸食品的人;
习惯性或长期便秘者;
有结肠癌家族史的人。
肝癌:
长期大量饮酒者;
慢性乙肝患者;
肝硬化患者;
工作中需要长期接触化学剂等有害物质的人群。
乳腺癌:
有癌症家族史的人;
到了育龄仍未育、未哺乳的人;
月经初潮早绝经晚的人;
长期服用雌激素替代治疗的人。
宫颈癌:
宫颈糜烂患者;
18岁前婚育及多产妇女;
有生殖器湿疣病史的人;
有单纯疱疹病毒感染史的人;
有人乳头状瘤病毒感染史的人。
这些检查能查出癌症
一、肿瘤标记物
虽然肿瘤标记物缺乏特异性,但在辅助诊断和判断预后等方面仍有一定价值。
主要包括酶学检查,如碱性磷酸酶,在肝癌和骨肉瘤患者可明显升高;
糖蛋白,如肺癌血清ɑ酸性糖蛋白可有升高,消化系统肿瘤CA19-9等增高;
肿瘤相关抗原,如癌胚抗原(CEA)在胃肠道肿瘤、肺癌、乳腺癌中可出现增高;
甲胎蛋白(AFP)在肝癌和恶性畸胎瘤中可增高。
检查肿瘤标记物只需要抽血就行。

二、基因检测
包括基因表达产物的检测,基因扩增检测和基因突变检测,可确定是否有肿瘤或癌变的特定基因存在,从而做出诊断。

三、影像学检查
1、X线检查
包括透视与平片,如部分外周性肺癌、骨肿瘤可以在平片上出现特定的阴影;
造影检查,如上消化道造影可能发现食管癌、胃癌等,钡灌肠可以显示结肠癌等;
特殊X线显影术,如钼靶摄影用于乳腺癌的检查。
2、超声检查
简单、**,广泛用于肝、胆、胰、脾、肾、甲状腺、乳腺等部位的检查,并可在超声引导下进行肿物的穿刺活检,成功率较高。
3、计算机断层扫描(CT)检查
常用于颅内肿瘤、实质性脏器肿瘤、实质性肿块及淋巴结等的诊断与鉴别诊断。
CT检查分辨率高,显像清楚,可以在无症状情况下发现某些特定器官的早期肿瘤。
低剂量螺旋CT可以降低对人体的放射线照射剂量,而图像清晰程度也能满足临床需求,从而可以实现对某些特定部位肿瘤的高危人群进行大面积筛查,如肺癌的早期筛查,已经取得了良好的效果。
4、放射性核素显像
根据不同肿瘤对不同元素的摄取不同,应用不同的放射性核素对肿瘤进行显像。
对骨肿瘤诊断的阳性率较高,还可用于显示甲状腺肿瘤、肝肿瘤、脑肿瘤等。
5、正电子发射断层显像(PET)
以正电子核素标记为示踪剂,通过正电子产生的γ光子,重建出示踪剂在体内的断层图像,是一项能够反映组织代谢水平的显像技术,对实体肿瘤的定性诊断和转移灶的检查**率较高。
6、磁共振(MRI)
与CT相比,对比分辨力更好,没有骨伪影干扰,并可显示任何截面,是检查中枢神经系统和脊髓肿瘤的**方法。
对观察肿瘤和血管关系、纵隔肿瘤和肿大淋巴结、盆腔肿瘤也有一定价值。
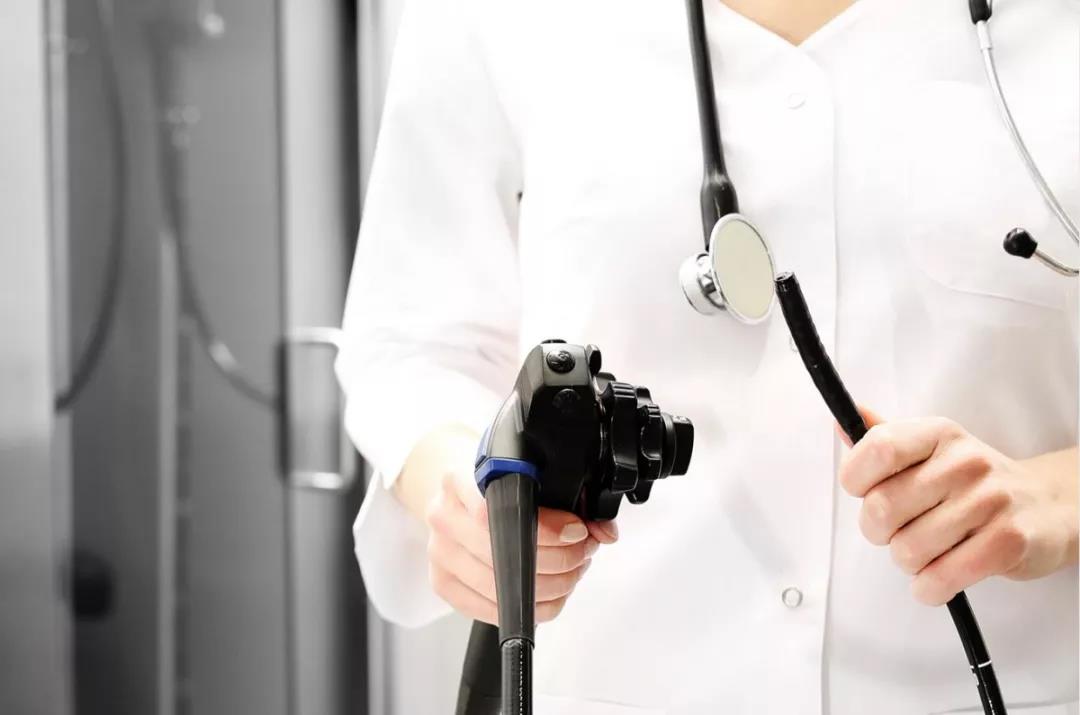
四、内镜检查
是应用腔镜和内镜技术直接观察空腔脏器和体腔内的肿瘤或其他病变,并可取组织或细胞进行组织病理学诊断,常用的有胃镜、支气管镜、结肠镜、直肠镜、腹腔镜、胸腔镜、子宫镜、阴道镜、膀胱镜、输尿管镜等。
五、病理学检查
病理学检查为目前具有确诊意义的检查手段。
1、临床细胞学检查
包括体液自然脱落细胞检查,如痰液、尿液沉渣、胸腔积液、腹腔积液的细胞学检查以及阴道涂片检查等;
黏膜细胞检查,如食管拉网、胃黏膜洗脱液、宫颈刮片以及内镜下肿瘤表面刷脱细胞;
细针吸取细胞检查,如用针和注射器吸取肿瘤细胞进行涂片染色检查等。细胞学检查取材简单,应用广泛,但多数情况下仅能做出细胞学定性诊断,有时诊断困难。
2、病理组织学检查
根据肿瘤所在不同部位、大小、性质而采取不同的取材方法。
空腔脏器黏膜的表浅肿瘤,多在内镜检查时获取组织进行病理学检查;
位于深部或体表较大而完整的肿瘤宜行穿刺活检;
手术时切取部分肿瘤组织进行快速病理学检查。对色素性结节或痣一般不做切取或穿刺活检,应该完整切除检查。
各类活检均有促使恶性肿瘤扩散的潜在可能性,需要在术前短期内或术中施行。

做防癌体检有必要吗?
是否有必要做防癌体检,应该从两个方面去考虑——一是需不需要做,二是值不值得做。
首先是需不需要做?
每个人都有患癌的风险,绝不能存侥幸的心理。有不良生活习惯、特殊疾病史、特殊家族史、处于特殊工作环境的高危人群需要进行防癌筛查。
其次,值不值得做?
这主要是观念上的差别,有些人去饭店消费三四百元都可以承受,花在体检上反而觉得麻烦和浪费。早期癌症的存活率比较高,治疗费用也相对较低。如果早期癌症没有及时发现拖成了中晚期癌症,治疗费用可能会更高。

如果想预防癌症,一定要记住这“预防肿瘤24字箴言”:
“合理饮食、适量运动、戒烟限酒、心态平衡、充足睡眠、定期体检”。
简而言之,就是“管住嘴,迈开腿,不吸烟,好心态,定期体检更安心”。

更多体检知识,敬请关注中康体检网( www.viptijian.com )



 请使用微信扫描二维码登录
请使用微信扫描二维码登录





























